Лечение ожогов и ран
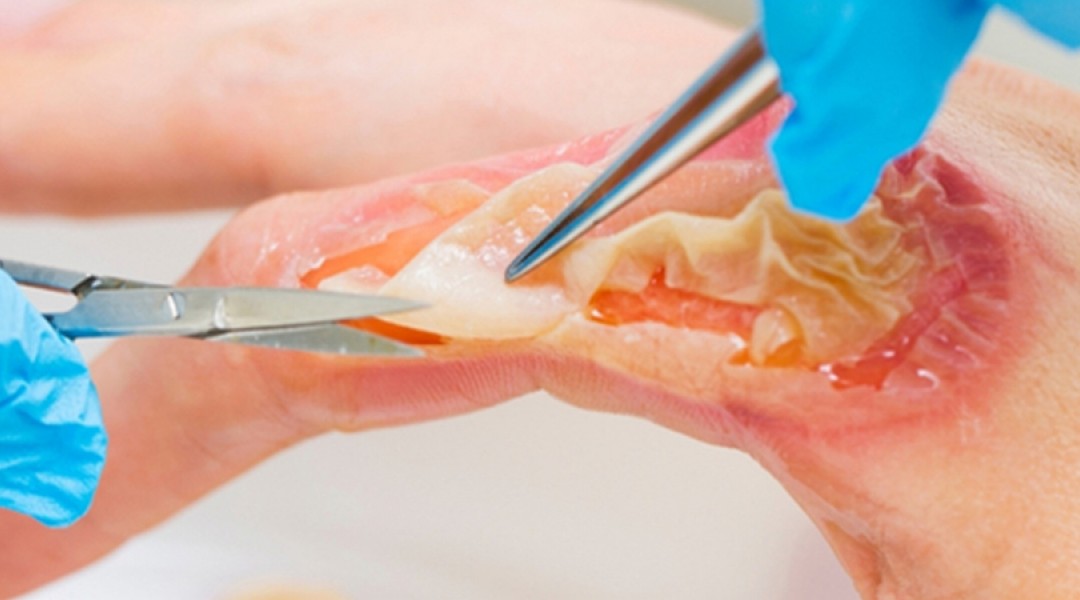
Восстановление после ожогов и их последствий: процесс лечения рубцов и потери тканей
Ожоги, возникшие в результате несчастного случая или неправильного лечения, могут вызвать стойкие рубцы, особенно на лице, руках и других видимых участках. Аналогичным образом, последствия, проявляющиеся в виде функциональных нарушений или дефектов тканей после перенесенного заболевания, могут привести к деформациям тела. Благодаря реконструкции ожогов и их последствий эти следы, деформации и потери функций могут быть значительно уменьшены в зависимости от случая, а в некоторых ситуациях полностью устранены.
Ожоговые случаи обычно классифицируются по трем степеням. Ожоги первой степени поражают только самый верхний слой кожи и могут вызывать сильную боль. Ожоги второй степени достигают глубоких слоев кожи; в этой области наблюдаются отек, небольшие волдыри и умеренная боль. Ожоги третьей степени проходят через все слои кожи и могут повредить подлежащие ткани, такие как жировая прослойка, мышцы, сухожилия и даже костная ткань. При таких ожогах чувство боли обычно не возникает, так как повреждены и нервные окончания. Чем больше площадь ожога, тем выше риск для жизни. Кроме того, электрические ожоги могут вызвать серьезные повреждения внутренних тканей и опасные для жизни состояния независимо от площади поверхности.
Восстановление после ожогов и их последствий требует различных терапевтических подходов в зависимости от степени повреждения и его локализации на теле. При необходимости могут использоваться такие хирургические методы, как пересадка тканей или перемещение тканей, также называемое лоскутной пластикой. В частности, химические и радиационные ожоги могут продлить процесс заживления и увеличить вероятность образования рубцов. В этом процессе руководство опытных врачей играет критическую роль в достижении успешных результатов как с эстетической, так и с функциональной точки зрения.
Диабетическая стопа: симптомы, причины и современные методы лечения
Проблемы, возникающие у больных сахарным диабетом, такие как незаживающие раны, инфекции или язвы на стопе, определяются как диабетическая стопа. Заболевание диабетической стопой может наблюдаться примерно у 20 процентов пациентов с диабетом. Обычно оно развивается у пациентов, страдающих диабетом в течение многих лет или у которых уровень сахара в крови не удается контролировать. Если не применять раннюю диагностику и эффективное лечение, могут возникнуть серьезные последствия, такие как потеря стопы или ноги.
Даже простые проблемы, такие как натирание обувью или вросший ноготь, могут за короткое время превратиться в язву стопы у больных диабетом. При появлении таких симптомов, как онемение, жжение или потеря чувствительности в стопе, необходимо не теряя времени обратиться к врачу-специалисту. Благодаря раннему вмешательству болезнь можно взять под контроль до ее прогрессирования.
Диабетическая стопа — это медленно протекающее заболевание, которое часто развивается бессимптомно. На первом этапе возникает сухость стопы; со временем начинается снижение осязания и повреждение нервов. Из-за поражения нервов могут развиться деформации стопы. В то же время закупорка сосудов снижает кровоток в этой области, что затрудняет заживление. Даже маленькая рана у диабетиков со временем может превратиться в серьезную проблему диабетической стопы. По этой причине пациенты должны уделять внимание контролю уровня сахара в крови и следовать советам своих врачей по уходу за ногами.
Если диабетическую стопу не лечить, стопу или ногу может потребоваться ампутировать из-за прогрессирующей инфекции. Поэтому профилактический подход имеет огромное значение. В запущенных случаях может потребоваться хирургическая очистка омертвевших тканей. В последние годы генная терапия и лечение стволовыми клетками дают многообещающие результаты в лечении диабетической стопы и повышают показатели выздоровления.
Пролежни: причины, стадии и методы лечения
Пролежни, также называемые декубитальными язвами или язвами от давления, обычно наблюдаются в местах с костными выступами, таких как бедра, спина, пятки и локти. Эти типы ран могут возникать у людей, которые долгое время остаются неподвижными в одном и том же положении, особенно у лиц, находящихся в больнице или прикованных к постели. Если их не лечить, они могут достичь уровня, представляющего угрозу для жизни.
Среди причин возникновения пролежней наиболее часто встречаются: постоянное давление, трение, влажность и разрыв тканей. Эти факторы приводят к тому, что кожа и подкожные ткани не получают достаточного количества кислорода, что в конечном итоге приводит к гибели тканей.
Пролежни классифицируются от 1-й до 4-й стадии. На 1-й стадии наблюдается только покраснение; на 3-й и 4-й стадиях могут возникнуть серьезные повреждения тканей и некроз или гибель тканей. Пролежни 1-й и 2-й стадий можно вылечить с помощью регулярных перевязок и ухода за кожей. Однако при лечении ран на поздних стадиях может потребоваться хирургическое наблюдение и вмешательство специалиста по пластической хирургии.
Самым важным шагом в лечении пролежней является снижение давления в соответствующей области. Кроме того, должны быть обеспечены гигиенические условия для предотвращения риска инфекции и при необходимости применено антибактериальное лечение. Профессиональные перевязки, выполняемые квалифицированным медицинским персоналом, имеют жизненно важное значение в уходе за ранами.
Кроме того, режим питания является важным фактором заживления ран. Сбалансированный план питания, богатый белком, ускоряет процесс выздоровления пациента. Процесс лечения — это командная работа; он требует мультидисциплинарного подхода, состоящего из пластической хирургии, инфекциониста, диетолога и медсестер.
Гидраденит
Гидраденит, также известный в народе как сучье вымя, является хроническим кожным заболеванием, причина которого до конца не выяснена. Одним из принятых механизмов является то, что оно возникает в результате закупорки волосяных фолликулов в областях с высокой плотностью потовых желез, таких как подмышки, пах, под грудью и вокруг бедер. Эти закупорки со временем превращаются в болезненные узлы и воспалительные очаги, что серьезно влияет на качество жизни.
Заболевание чаще всего наблюдается в местах соприкосновения кожи с кожей, таких как подмышки и паховая область. Реже оно может наблюдаться в таких областях, как под грудью, вокруг бедер и на внутренней поверхности бедра. Редко оно может возникать и на других участках тела.
Обычно оно начинается в возрасте 20 лет, но может наблюдаться в любом возрасте. После 50 лет наблюдается заметное снижение частоты возникновения. Диагноз чаще всего ставится при клиническом осмотре, и первой областью специализации, к которой следует обратиться, является врач-дерматолог. Ведение этого заболевания должно осуществляться при сотрудничестве дерматологов, пластических хирургов и общих хирургов. Хирургические решения должны оцениваться с помощью мультидисциплинарного подхода, а хирургические методы выходят на первый план, особенно в случаях, не поддающихся медикаментозному лечению.
